Andere Bezeichnungen
- Torsio ventriculi
- Gastric Dilatation-Volvulus
Gängige Abkürzungen
- GDV
Klassierung der Krankheit nach ICD-10
Zur Verschlüsselung von Diagnosen wird weltweit die von der Weltgesundheitsorganisation herausgegebene ICD, die Internationale Klassifikation der Krankheiten und verwandter Gesundheitsprobleme, angewendet. Sie werden vor allem in Überweisungsschreiben zwischen Tierärzten/Tierspital verwendet.
| ICD-10 Code | Krankheit |
|---|---|
ICD-10 online (WHO-Version 2013)
Was ist die Krankheit?
Die Erkrankung der Magendrehung ist sicherlich für Besitzer von Grosspudeln ein Begriff und eine der meist gefürchteten Erkrankungen von Hundebesitzern.
Die Definition der Magendrehung ist eine Vergrösserung des Magens mit Gas und der gleichzeigigen Drehung um seine eigene Achse. Bei der Drehung des Magens kommt es zur Abschnürung von Magenein- und -ausgang. Gleichzeitig werden auch die Gefässe des Magens gedreht. Dies führt zu einem schnellen Kollaps des Blutkreislaufes.
Die Magendrehung beim Hund ist meistens ein akutes Geschehen. 45% der Patienten sterben trotz Therapie. Eine spontane Heilung dieser Erkrankung wird immer wieder anekdotisch erzählt, ist aber höchst selten.
Mit der Vergrösserung des Magens mit Gas kommt es auch zu einem mechanischen Verschluss sowohl des Mageneinganges als auch dessen Ausganges.
Wie es zu dieser Gasansammlung kommt ist unbekannt. Es wird vermutet, dass meistens Luft vom Hund selber verschluckt wird. Als weitere Ursachen werden gasbildende Bakterien oder Verstoffwechslung von Nährstoffen im Magen diskutiert.
Auch ist unbekannt, wie es zur Drehung des Magens kommt. Es konnte bisher kein Zusammenhang zwischen Fütterung und Bewegung gefunden werden, auch wenn diese Meinung weit verbreitet ist. Jedoch sollte die Fütterung von grossen Mengen vermieden werden. Weitere Risikofaktoren für eine Magendrehung scheinen Stress, erhöhte Fütterung (höhenverstellbarer Futternapf) und das männliche Geschlecht zu sein. Zusätzlich tritt die Erkrankung in gewissen Zuchtlinien vermehrt auf.
Der Magen dreht sich meistens im Uhrzeigersinn um 90° bis 360°. Häufig wird dabei auch die Milz verlagert.
Durch den aufgegasten Magen kommt es zu einer starken Beeinträchtigung der Durchblutung. Neben dem Magen sind auch bebenswichtige Organe, wie Herz, Nieren, Bauchspeicheldrüse und Dünndarm betroffen. Die Herzarrhythmie ist eine häufige Folge der Durchblutungsstörungen. Diese benötigt eine entsprechende Behandlung.
Wichtig ist, dass beim kleinsten Verdacht einer Magendrehung, der Hund so schnell wie möglich in eine Tierarztpraxis gebracht wird. Falls sich die Verdachtsdiagnose dort bestätigt, sollte das Tier sofort behandelt werden.
Ganz selten können eine teilweise Magendrehung (<90°) oder gar chronische Magendrehungen auftreten. Diese Erkrankungen verlaufen progressiv, sind aber meistens nicht lebensbedrohlich.
Symptome
Die häufigsten Symptome sind:
- 2 bis 3 Stunden nach der Fütterung beginnendes Aufblähen des Bauches
- Unruhe des Tieres
- Tier sitzt viel
- Vergeblicher Versuch zu Erbrechen
- Apathie, Teilnahmslosigkeit
- Fortschreitend kommt es sehr schnell zu einem immer grösser werdenden, trommelartigen Bauchumfang
Diagnose
Die Magendrehung tritt meistens bei grossen Hunden mit einer tiefen Brust im mittleren oder hohen Alter auf. Gelegentlich tritt die Magendrehung auch bei kleineren Rassen auf.
Die meisten Besitzer beobachten einen unruhigen Hund. Die Tiere zeigen einen sehr schmerzhaften, aufgeblähten Bauch mit einem aufgekrümmten Rücken. Auch versuchen sie erfolglos zu erbrechen und speicheln sehr stark. Die Tiere sind meist sehr apathisch und haben blasse Schleimhäute.
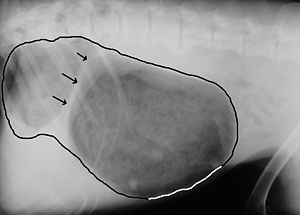
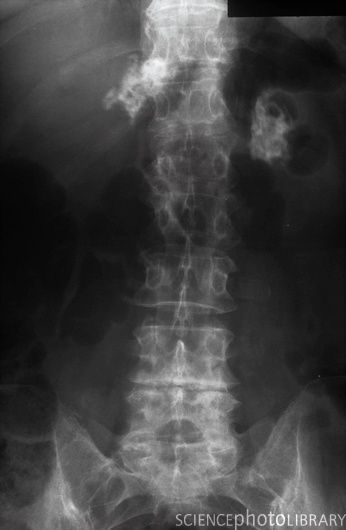
Eine zuverlässige Diagnose ist mit einer rechts anliegenden Röntgenaufnahme zu stellen. Dabei zeigt sich infolge der Aufgasung und Verlagerung der Erweiterung des Magenausgangs – die in der überwiegenden Zahl der Fälle nach rechts, oben und vorn erfolgt – eine von vorn-unten nach hinten-oben verlaufende Falte. Dieses Phänomen bezeichnet man auch als „Kompartmentbildung“, sie verleiht dem Magen ein „zipfelmützenartiges“ Aussehen. Im englischen Sprachraum wird dies als „double bubble“ („Doppelblase“) bezeichnet. Beim Vorliegen einer Kompartmentbildung kann eine Magendrehung bereits sicher von einer einfachen Magenüberladung abgegrenzt werden. Bei der – allerdings sehr seltenen – Drehung gegen den Uhrzeigersinn ist sie jedoch nicht zu beobachten.
Bei einer linksanliegenden Röntgenaufnahme ist die Kompartmentbildung generell nicht nachzuweisen. Bei rückenseitiger Lagerung stellt sich das – normalerweise rechts liegende – Antrum pyloricum links der Mittellinie dar. Weitere Kriterien sind eine Verlagerung des Darmes und der Milz nach hinten sowie die in manchen Fällen auftretende Verjüngung der hinteren Hohlvene (Vena cava caudalis) am Zwerchfelldurchtritt infolge eines Schocks. Bei schweren und länger bestehenden Magendrehungen, die bereits zu einem Absterben der Magenwand geführt haben, kann sich Gas in der Magenwand (Emphysem) darstellen, dann ist die Heilungsaussicht bereits schlecht.
Doch vielfach ist die klinische Vorstellung so eindeutig, dass ein Röntgenbild nicht mehr nötig ist.
Während der Hund Infusionen erhält, wird häufig noch ein Blutbild angefertigt. Falls der Hund Mühe mit der Atmung hat, wir ihm Sauerstoff mit einer Maske oder einer Sonde angeboten.
Behandlung Schulmedizin
Das Tier wird bei jedem Tierarzt bei einem Verdacht auf Magendrehung mit Infusion und Schmerzmittel behandelt. Vor jeglicher Operation versucht der Tierarzt den Kreislauf mit Infusionen so gut wie möglich zu stabilisieren.
Als erstes versucht der Tierarzt, beim Patienten den Magen mit einer Sonde über die Speiseröhre abzugasen, um den Druck im Bauchraum zu reduzieren. Falls dies nicht möglich ist, kann im Notfall der Magen von aussen mit einer Nadel oder Venenkatether punktiert werden. Zusätzlich werden diese Patienten vor der Operation antibiotisch abgeschirmt, da vielfach Giftstoffe freigesetzt werden.
Nach der ersten Stabilisation sollte der Hund so schnell wie möglich operiert werden.
Während der Operation wird der Magen nochmals abgegast, bevor er wieder in seine normale Lage verbracht wird. Der Mageninhalt kann dann mit einer Sonde über die Speiseröhre meist abgesaugt werden. Abschliessend wird der Magen im Bauchraum fixiert, um eine neuerliche Torsion (Verdrehung) zu verhindern. Für die Fixierung wird der Magen mit der Bauchwand im Bereich der Rippen, der seitlichen Bauchmuskulatur oder der Linea alba vernäht, kann jedoch auch am Dickdarm befestigt werden.
Falls die Magenwand verändert aussieht und nicht mehr richtig durchblutet ist, wird diese entfernt. Vereinzelt sind die Gefässe zwischen dem Magen und der Milz so stark verändert, dass sogar die Milz enfernt werden muss.
Prognose
Die Therapieergebnisse hängen stark vom Zeitpunkt des Behandlungsbeginnes ab. Bei Operationsbeginn bis sechs Stunden nach erfolgter Drehung bestehen günstige Aussichten in Bezug auf eine Heilung und das Überleben des Hundes. Danach sinkt die Überlebensquote deutlich.
Eine Blutvergiftung und Bauchfellentzündung können durch abgestorbene Gewebe vom Magen entstehen. Beide Komplikationen sind schwieriger zu behandeln und verschlechtern die Prognose für den Hund massiv.
Der wichtigste Faktor für eine bestmgliche Prognose des Tieres ist die Zeit zwischen dem Beginn der ersten klinischen Symptome und deren Behandlung. Deshalb wird auch die prophylaktische Magenbefestigung bei gefährdeten Tieren empfohlen. Das Narkoserisiko ist bei jungen gesunden Patienten während eines prophylaktischen Eingriffs bedeutend geringer als bei meist älteren Tieren, welche im Notfall vorgestellt werden. Die propylaktische Magenfixation kann zum Beispiel bei der Hündin zum selben Zeitpunkt wie die Kastration durchgeführt werden.